Bioéthique
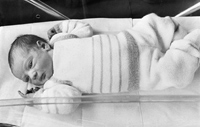
Le premier bébé-éprouvette français fête ses 25 ans
(Photo : AFP)
«Amandine est une belle jeune fille, une étudiante dynamique, très bien insérée, et qui voyage beaucoup», déclare le gynécologue-obstétricien René Frydman qui avait mis au monde, à l’hôpital Antoine Béclère à Clamart, ce bébé qui, ce 24 février 2007, souffle ses vingt-cinq bougies. Amandine avait fait la une des médias, tout comme ses «pères scientifiques», René Frydman et le biologiste Jacques Testart. Elle a grandi à l’abri des projecteurs médiatiques et a choisi de préserver son anonymat - contrairement à Louise Brown qui, devenue mère à son tour en décembre dernier, l’a publiquement communiqué.
Quelque trente années après la première tentative mondiale, la pratique de la conception in vitro est bien rodée, même si les résultats ne sont pas complètement garantis. Lors d’un colloque parlementaire, le professeur Pierre Jouannet avait communiqué des chiffres selon lesquels, en 2004, les manipulations de spermatozoïdes et d’ovules (ou ovocytes), réunis en éprouvette, avaient réussi à créer 222 000 embryons. Plus de 88 000 d’entre eux, immédiatement transférés dans l’utérus maternel, ont donné lieu à plus de 10 000 naissances, soit un taux de réussite d’environ 22% - contre 30% en Belgique, selon les experts. Les embryons restants, jugés aptes à se développer normalement, ont été congelés en prévision d'un futur projet de grossesse des parents biologiques. Quant à ceux qui sont jugés inutilisables, à cause de défauts apparus dès les premiers jours de leur développement, ils sont détruits.
La fécondation in vitro, qui se pratique à l’extérieur du corps de la femme (par opposition à in vivo), est pratiquée en laboratoire, dans un milieu de culture dont la composition est proche de l’environnement naturel des trompes. Immédiatement après la fécondation, le zygote (ou œuf), cellule unique fécondée, commence à se diviser en deux cellules, puis quatre, puis huit, etc. : on parle alors d’embryon, lequel ne devient fœtus qu’à partir du troisième mois de développement. D’après l’Agence française de biomédecine, la France a enregistré en 2004, toutes naissances confondues, 797 400 naissances et, sur 45 000 cycles de fécondation in vitro, seuls 9 500 enfants sont nés de FIV.
Le succès de la FIV n’est donc pas garanti, comme le prouvent les chiffres. Surtout pour les femmes de plus de quarante ans : en effet, souligne Robert Frydman, si avant trente-cinq ans, on peut atteindre plus de 40% d’accouchements, le taux de succès chute à 5% à quarante-deux ans. Une même femme, enfin, ne peut pas suivre plus de deux ou trois cycles de FIV par an, comme le souligne l’Agence française de biomédecine.
Risques jugés trop faibles pour dissuader les couples stériles
Il y a vingt-cinq ans, au moment de la conception d’Amandine, l’accès à la FIV, en France, concernait seulement des cas de stérilité féminine liée, par exemple à l’altération des trompes. A partir des années 1990, il a été élargi aux cas d’infertilité masculine, en cas de trop faible concentration du sperme en «spermatozoïdes mobiles», souligne le professeur Frydman. Plus de la moitié des FIV pratiquées en 2004 ont eu recours à une technique dite de micro-injection intracytoplasmique (ICSI), une technique qui consiste à injecter directement le spermatozoïde dans l’ovule. Outre les FIV, il existe d’autres méthodes de procréation médicale assistée comme par exemple, l’induction d’ovulation ou l’insémination artificielle, qui incluent un don de gamètes, mâles ou femelles. Plus d’un million de bébés dans le monde ont ainsi vu le jour grâce à toutes ces méthodes confondues d’assistance médicale à la procréation (AMP).
Quant aux risques de malformations encourus par ces bébés, le Comité consultatif national d’éthique (CCNE) met en garde : «Le doublement des malformations congénitales, la transmission d'anomalies chromosomiques sexuelles responsables de stérilités potentielles, même si elles restent difficiles à estimer et vraisemblablement faibles, font de la FIV doublée de l'ICSI une technique qui n'est pas totalement dénuée de risque pour l'enfant. (…)». Toutefois, souligne une équipe de chercheurs canadiens de l’université d’Ottawa, les risques de malformations sont jugés trop faibles pour dissuader les couples stériles d’avoir recours à cette option pour tenter d’avoir des enfants.par Dominique Raizon
Article publié le 24/02/2007 Dernière mise à jour le 24/02/2007 à 14:22 TU
Pour en savoir plus sur la législation :